Nerf sciatique
Les symptômes associés au nerf sciatique peuvent être sensitifs ou moteurs, légers ou sévères, selon la gravité de l’atteinte. Le dos, la fesse, la cuisse et le mollet sont les régions anatomiques où la douleur est la plus ressentie. La sciatalgie est plus souvent d’origine radiculaire, causée par une hernie discale. Des traitements naturels peuvent être utilisés pour la soigner.
Le nerf sciatique est un nerf volumineux qui naît de la jonction de cinq nerfs spinaux (L4 à S3.) Il commence dans le bas du dos, traverse la fesse et se rend jusqu’au pied par plusieurs branches. Lorsque la racine du nerf est comprimée ou irritée, des douleurs, brûlures, engourdissements ou picotements peuvent se faire sentir.
Selon le cas, la douleur peut se présenter dans la fesse, derrière la cuisse, sur le côté de la jambe, dans le mollet, au gros orteil… Certaines personnes vont la ressentir uniquement dans le membre inférieur, d’autres vont aussi la ressentir dans le bas du dos. Au mieux, il peut s’agir d’un inconfort intermittent et vaguement irritant. Au pire, une insoutenable sensation de feu peut rendre la marche impossible.
Bien qu’une compression le long du trajet du nerf soit possible, la sciatalgie est plus souvent causée par une blessure à la colonne vertébrale. Puisque les douleurs sciatiques sont presque toujours associées à une blessure discale (hernie, bombement, amincissement), la décompression vertébrale est la technique de choix pour réduire la pression sur le segment vertébral impliqué
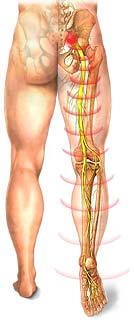
À propos du nerf sciatique :
- Le nerf sciatique est le plus long et le plus volumineux nerf du corps humain.
- Il peut aussi se nommer nerf grand sciatique ou nerf ischiatique.
- Sciatalgie ou névralgie sciatique veulent simplement dire douleur sciatique.
- Lombosciatalgie signifie que la douleur est à la fois dans le bas du dos et au niveau du membre inférieur.
- À gauche ou à droite, l’anatomie du nerf sciatique est la même. Il est beaucoup plus rare (quoique pas impossible) que les deux côtés soient atteints.
- Il est impossible de décoincer un nerf (sciatique ou autre) en utilisant la force.
Les symptômes :
Le nerf sciatique est un nerf mixte qui possède des racines motrices et sensitives sur cinq niveaux vertébraux. Il est normal que les symptômes varient d’un individu à l’autre.
Les symptômes peuvent être uniquement sensitifs, uniquement moteurs, ou alors les deux. Les atteintes sensitives sont plus fréquentes que les atteintes motrices.
Les picotements, fourmillements ou brûlures ressentis lors d’une atteinte sensitive se nomment paresthésies.
Une atteinte motrice affecte la force musculaire de la jambe. Elle peut modifier la façon de marcher. Une diminution du volume des muscles (atrophie) est possible lors des cas sévères.
Un dermatome est un territoire cutané en forme de bande, innervé par une racine nerveuse. Il est souvent possible de savoir quel niveau vertébral est atteint en suivant le trajet de la douleur ou des engourdissements.
Puisque les hernies discales lombaires se produisent à 95% entre L4-L5 ou L5-S1, les racines L5 et S1 sont les plus souvent touchées.
Une atteinte sensitive de L5 produira généralement des paresthésies à la fesse, sur le côté externe de la cuisse, sur le coté externe de la jambe, sur le dessus du pied et à l’hallux (gros orteil).
Une atteinte motrice de L5 produira généralement une difficulté à relever le pied et à relever le gros orteil. Cette atteinte du nerf sciatique est parfois appelée pied tombant.
Une atteinte sensitive de S1 produira généralement des douleurs à la fesse qui descendent en ligne droite plus ou moins continue vers le talon. Le côté externe du pied (petit orteil) est aussi souvent touché.
Une atteinte motrice de S1 produira généralement une difficulté à marcher sur le bout des pieds.
Un peu moins fréquente, une radiculopathie de L4 produira des douleurs à l’avant de la cuisse et au niveau du genou. Cette douleur peut aussi se nommer cruralgie.
Le nerf sciatique est un nerf mixte
La fonction sensitive permet de ressentir le toucher, la chaleur…
La fonction motrice permet de contrôler les muscles.
Anatomie du nerf sciatique:
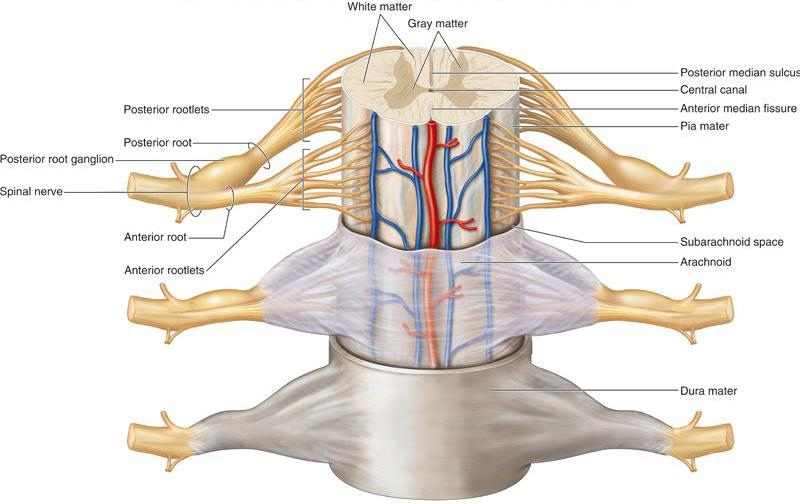
Pour comprendre le système nerveux, il faut tout d’abord savoir que la moelle épinière voyage à l’intérieur de la colonne vertébrale dans un canal qui se nomme… le canal vertébral. La moelle épinière est en quelque sorte une autoroute de l’information qui relie le cerveau et le reste du corps. Elle commence à la sortie du crâne et se prolonge jusqu’au niveau des vertèbres lombaires, dans le bas du dos.
Les nerfs qui se branchent à la moelle épinière n’ont pas de nom, seulement des numéros. Ce sont les nerfs spinaux.
Chaque nerf spinal possède deux racines:
- Une pour la fonction sensitive (sensation de toucher, de chaleur…)
- Une autre pour la fonction motrice (le contrôle des muscles.)
Une fois que les deux racines ont fusionné, le nerf spinal sort de la colonne vertébrale par un canal situé entre deux vertèbres. Ce canal se nomme canal latéral (on parle aussi de récessus latéral ou de foramen intervertébral.)
Le numéro d’un nerf spinal correspond à l’endroit où il sort de la colonne vertébrale. Le nerf spinal L4 sort sous la quatrième vertèbre lombaire. Le nerf spinal L5 sort sous la cinquième vertèbre lombaire…
Une fois sortis de la colonne vertébrale, les nerfs spinaux se divisent et forment de nouvelles unions.
De façon simplifiée, le nerf sciatique naît de la fusion d’une partie des nerfs spinaux L4 à S3.
Après avoir traversé la fesse et la partie postérieure de la cuisse, le nerf sciatique se divise au niveau du genou. Il devient alors nerf fibulaire commun et nerf tibial.
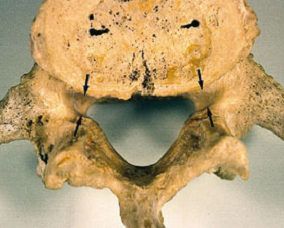
Vue inférieure d’une vertèbre lombaire. Les flèches noires pointent le récessus latéral, par où passent les racines nerveuses avant de sortir entre les vertèbres. C’est généralement à cet endroit que la compression se produit lors d’une hernie discale. Le trou en forme de triangle est le canal vertébral. C’est dans ce canal que voyage la moelle épinière.
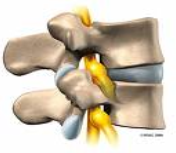
Après son passage dans le canal latéral, le nerf spinal sort par le foramen intervertébral.
Les causes
Pour qu’un nerf sciatique devienne douloureux, il faut qu’il soit irrité ou comprimé. Cette compression survient le plus souvent au niveau de sa racine nerveuse lors d’une hernie discale lombaire.
Si vous désirez lire davantage à propos des blessures discales, vous pouvez visiter la page hernie discale.
Afin de mieux comprendre la sciatique commune (les cas pathologiques ne seront pas abordés), il est préférable de la diviser en deux catégories.
Les différents types de sciatique.
-
-
-
La sciatique radiculaire
-
La sciatique non radiculaire
-
-
-
La sciatique radiculaire (forme la plus fréquente, parfois appelée vraie sciatique)
Le terme radiculaire signifie simplement qu’une racine nerveuse est impliquée dans le processus de douleur. Les deux conditions principales pouvant cause une sciatique radiculaire sont la hernie discale et la sténose latérale.
1.1 Hernie discale
a) la compression d’une racine nerveuse
Comme on l’a vu plus haut, le nerf spinal se compose de deux racines (une sensitive et une motrice) et doit traverser un tunnel entre les vertèbres pour rejoindre sa région cible. Lorsqu’une hernie discale se produit, la proéminence du disque peut comprimer une racine et ainsi générer de la douleur ou de la faiblesse musculaire.
Le nerf spinal est particulièrement vulnérable lors de son passage dans le canal latéral, où l’espace est déjà limité. De plus, la racine sensitive du nerf spinal comporte un petit renflement (le ganglion spinal) qui contient les corps cellulaires des neurones sensitifs. Lorsque comprimée, cette racine peut générer une douleur atroce.
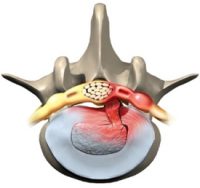
b)L’irritation chimique d’une racine nerveuse (2):
Lors d’une hernie discale majeure, le disque intervertébral peut déchirer complètement et laisser s’échapper du matériel qui provient de son noyau (extrusion ou déchirure de grade V). Les agents inflammatoires libérés par la déchirure discale, principalement des cytokines, peuvent irriter fortement les racines nerveuses. Il se produit alors un effet « coup de soleil », c’est-à-dire qu’une racine nerveuse irritée chimiquement devient encore plus sensible à la pression, ce qui augmente les symptômes sciatiques.
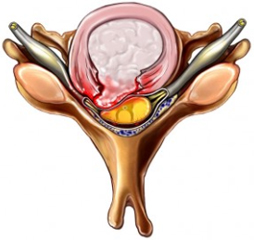
La rupture complète de l’anneau fibreux du disque intervertébral peut occasionner une irritation chimique des tissus nerveux avoisinants.
1.2 La sténose latérale
Une autre cause fréquente de sciatique par compression radiculaire est la sténose latérale. Sténose veut simplement dire rétrécissement. La sténose latérale est donc le rétrécissement du canal latéral par où passent les nerfs spinaux. Chez les gens qui avancent en âge, le disque devient plus mince, les vertèbres se rapprochent, les ligaments s’épaississent et les facettes vertébrales se déforment. Bref, il reste moins de place pour que le nerf traverse le canal, la compression survient… et les symptômes sciatiques apparaissent.
Vous trouverez plus d’information à propos de la détérioration du disque intervertébral sur la page discopathie dégénérative.
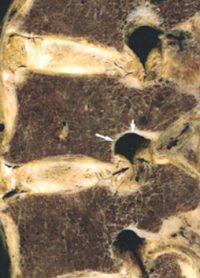
Les flèches délimitent le foramen intervertébral, par où sort le nerf spinal (absent sur l’image).

Dégénérescence discale avancée et sténose latérale. Le foramen intervertébral est fortement diminué et le ganglion spinal est comprimé.
2. La sciatique non radiculaire
Lors de son passage au travers de la fesse, le nerf sciatique (qui peut mesurer plus de 15 mm de diamètre) est en contact direct avec plusieurs structures. L’hypertension d’un muscle de la région glutéale ou l’inflammation d’une bourse peut causer une compression du nerf et recréer les symptômes sciatiques.
Le muscle piriforme est un muscle qui relie le bassin et le grand trochanter, an niveau de la hanche. Son rôle est de créer un mouvement d’abduction et de rotation externe de la cuisse. Le nerf sciatique passe sous le muscle piriforme (et parfois au travers) avant d’aller rejoindre la partie postérieure de la cuisse. Une hypertension de ce muscle peut causer une compression du nerf et une douleur généralement localisée au niveau de la fesse (6). Dans les cas sévères, la douleur peut descendre dans le membre inférieur et mimer une sciatique radiculaire.
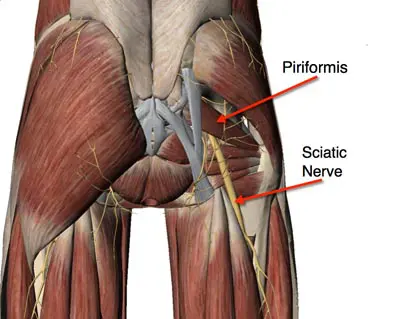
Bien qu’il y ait en ce moment peu de documentation sur le sujet, d’autres structures peuvent aussi causer des douleurs sciatiques. Les bourses de la hanche, mais surtout les muscles jumeaux et obturateur interne, toujours au niveau de la fesse, peuvent causer une compression du nerf et être impliqués dans les cas de sciatalgie (5).
Précision : le syndrome du piriforme est scientifiquement documenté, mais il faut demeurer vigilant avant de poser ce diagnostic. Les douleurs à la fesse sont inhérentes aux névralgies sciatiques et ne doivent pas fausser l’évaluation. Les douleurs sciatiques non radiculaires demeurent l’exception et non la règle. Une douleur dans la région de la fesse peut très bien être la conséquence d’une discopathie et non la cause du problème sciatique.
Attention au diagnostic du syndrome du piriforme.
La sciatique non radiculaire demeure l’exception et non la règle.
La fausse sciatique
Il faut mentionner que les douleurs au membre inférieur ne sont pas toutes sciatiques. Les facettes vertébrales, les ligaments lombaires, les articulations sacro-iliaques, les disques intervertébraux et l’articulation coxo-fémorale de la hanche sont autant de structures qui peuvent diffuser des douleurs vers la fesse et la cuisse. La fausse sciatique crée de la vraie douleur, mais celle-ci n’est pas d’origine sciatique. En général, ces irradiations ne descendent pas sous le genou, ne causent pas de faiblesse musculaire et ne suivent pas exactement le même trajet que la sciatique radiculaire.
Certaines conditions (neuropathie, diabète, zona, phlébite…) peuvent aussi causer des douleurs ou des engourdissements au membre inférieur, mais la nature de ces pathologies diffère complètement. Une évaluation physique rigoureuse est toujours essentielle pour déterminer l’origine de la douleur.
Diagnostic
L’examen physique : méthode simple et souvent la plus efficace pour déterminer s’il s’agit bel et bien d’une sciatique. Des tests orthopédiques (réflexes, Lasègue…), l’amplitude de mouvement, la description des symptômes et la palpation sont souvent suffisantes pour connaître la cause et la marche à suivre.
L’imagerie par résonnance magnétique (IRM) : très utile dans certains cas, c’est la méthode la plus adéquate pour évaluer les disques intervertébraux. L’IRM permet souvent de déterminer l’endroit exact et le type de hernie discale dont souffre le patient.
La tomodensitométrie (scan) : méthode fréquemment utilisée, mais pas très précise pour une condition sciatique. La tomodensitométrie permet parfois de voir une hernie discale, mais elle est surtout utile pour évaluer les conditions osseuses. Les rayons X utilisés passent facilement au travers le cartilage, ce qui donne beaucoup de résultats non concluants.
La radiographie standard : test facile, peu coûteux et accessible qui permet d’évaluer la condition générale de la colonne vertébrale. Une hernie discale n’est pas visible par radiographie, mais les rayons X permettent de voir le niveau général d’usure, l’amincissement des disques et les particularités vertébrales du patient.
Électromyographie (EMG) et vitesse de conduction nerveuse (VCN) : des électrodes sont placées le long du membre inférieur pour mesurer la fonction musculaire et le niveau d’influx nerveux qui y circule. Pour que la vitesse de conduction nerveuse soit altérée, il faut que le nerf soit atteint assez sévèrement depuis plusieurs semaines.
Traitement de la sciatique
Le rôle d’un chiropraticien est de trouver des méthodes naturelles de traitement pour éviter le recours à la chirurgie ou aux infiltrations de corticostéroïdes. Les exercices, les étirements et l’amélioration des habitudes de vie jouent un rôle important, mais en quelques mots, la façon la plus logique de soigner les douleurs sciatiques est de réduire l’irritation des racines nerveuses lombaires.
Que ce soit par la technique Cox ou par la méthode informatisée SpineMED, la décompression vertébrale augmente la distance entre les vertèbres et permet de réduire la pression sur les racines nerveuses. Cette réduction de pression favorise la guérison et la disparition des symptômes. Pour traiter les douleurs au nerf sciatique, la décompression vertébrale est le choix le plus naturel.
Références
1) Demondion X, Manelfe C, Prère J, Francke JP, Récessus latéral et foramen intervertébral lombaire. Étude radiologique. Journal de radiologie 2000 ; 81 : 734-745
2) Olmarker K, Larson K., Tumor necrosis factor alpha and nucleus-pulposus-induced nerve root injury. Spine 1998 ; 23:2538-254
3) Ohnmeiss DD, et al., Degree of disc disruption and lower extremity pain, Spine 1997 ; 22(14) :1600-1605
4) Milette PC, et al. Radiating pain to lower extremities caused by lumbar disc rupture without spinal nerve root involvement. Am J Neuroradiology 1995; 1605-1613
5) Yasuaki Murata et al. An unusual cause of sciatic pain as a result of the dynamic motion of the obturator internus muscle, Spine 2009 vol 9, issue 6, 16-18
6) Kingsley R. Chin et al. P14 Piriformis syndrome: a controversial and undertreated cause of sciatica. Spine 2005: vol. 5 issue 4, s 116
